Problemstellung
Behörden wie die American Cancer Society, die Centers for Disease Control and Prevention und die American Society of Clinical Oncology empfehlen Krebspatienten, sich ärztlich über die Risiken und Vorteile einer Impfung gegen die Coronavirus-Krankheit 2019 (COVID-19) beraten zu lassen. Die Impfung wird durch das schwere akute respiratorische Syndrom Coronavirus 2 (SARS-CoV-2) verursacht. Warum ist das so, wenn der Impfstoff für die Allgemeinbevölkerung als sicher gilt?
Ein Ausschlusskriterium der meisten, wenn nicht aller klinischen Studien zu COVID-19-Impfstoffen waren Teilnehmer mit Immunsuppression, darunter auch Krebspatienten, die sich möglicherweise einer immunsuppressiven Therapie unterziehen. Das bedeutet, dass keine klinischen Daten gezeigt haben, wie sich COVID-19-Impfstoffe auf Krebspatienten auswirken würden. Wäre der Impfstoff dennoch so wirksam oder, was am wichtigsten ist, so sicher, wie er sein sollte? Dieser Artikel stützt sich auf theoretische Konzepte und aktuelle klinische Erkenntnisse, um diese Bedenken zu klären und, basierend auf den Antworten, die empfohlenen Vorsichtsmaßnahmen zu erläutern, um Krebspatienten sowohl vor COVID-19 als auch vor dem Impfstoff zu schützen.
COVID-19-Impfstoffe: Bekanntes und Unbekanntes
Die Food and Drug Association (FDA) hat zwei Impfstoffe für den Notfalleinsatz gegen COVID-19 zugelassen. Es handelt sich um Messenger-RNA-Impfstoffe (mRNA), die von Pfizer-BioNTech und Moderna entwickelt wurden. Diese beiden Unternehmen haben die schnellste Impfstoffentwicklung aller Zeiten erreicht und benötigten dafür nur etwa ein Jahr, indem sie die neue mRNA-Technologie nutzten. mRNA ist jedoch nicht im wörtlichen Sinne völlig neu. Jahrzehntelange Forschung wurde bereits in das Verständnis ihrer grundlegenden biologischen Eigenschaften, ihrer komplexen Funktionen und ihrer Wechselwirkungen mit Biosystemen investiert.
Der mRNA-Impfstoff besteht aus mRNA-Genmaterial, das in Lipidnanopartikeln eingekapselt ist. Diese mRNA kodiert das vom Immunsystem erkannte Spike-Protein von SARS-CoV-2. Nach der Injektion in den Arm gelangen die Lipidnanopartikel in die Muskeln und umliegenden Immunzellen und setzen die mRNA in die Zelle frei. Das Proteinproduktionssystem der Zelle liest die mRNA ab und übersetzt sie in Spike-Proteine, um das Immunsystem zu trainieren. Da es sich nur um das Spike-Protein und nicht um das gesamte SARS-CoV-2-Virion handelt, kommt es zu keiner tatsächlichen Infektion. Diese Immunisierungsmethode funktioniert so gut, dass die mRNA-Impfstoffe von Pfizer-BioNTech und Moderna in klinischen Studien der Phase III eine bemerkenswerte Wirksamkeit von 95% bzw. 94,5% bei der Vorbeugung von COVID-19 erreichten.
Die Weltgesundheitsorganisation (WHO) hat außerdem den Impfstoff von AstraZeneca-Oxford mit einer Wirksamkeit von 76–82 % zugelassen. Er verwendet die bewährte Methode der Adenovir – Impfung, die bereits bei Tuberkulose, Malaria und dem Ebola-Virus eingesetzt wurde. Weitere zugelassene Impfstoffe Für den Notfalleinsatz kurz danach sind die Impfstoffe Sputnik V, Johnson & Johnson, Convidecia, Sinophram und Sinovac mit einer Wirksamkeit von 91,6 %, 61–72 %, 65,3 %, 79,3 % bzw. 50,7 % bei der Vorbeugung von COVID-19 vorgesehen.
Während die zu etwa 95 % wirksame mRNA-Impfung eine erfreuliche Nachricht ist, haben Experten Bedenken hinsichtlich des Protokolls der klinischen Studie geäußert. Ein wesentlich Besorgniserregend ist, dass nur symptomatische COVID-19-Fälle untersucht wurden. Nur Teilnehmer, die Symptome entwickelten, wurden auf SARS-CoV-2 getestet, um eine COVID-19-Diagnose zu bestätigen. Daher sagen uns die Studien nichts darüber, ob der mRNA-Impfstoff eine Infektion, Übertragung oder den Krankheitsverlauf zu schwerem COVID-19 verhindert. Ganz zu schweigen davon, dass die meisten Impfstoffstudien relativ weniger Teilnehmer ausschlossen oder rekrutierten. ältere Teilnehmer, die auch die vorrangige Gruppe mit einem höheren Risiko einer schweren COVID-19-Erkrankung darstellen.
„Man könnte meinen: ‚Was macht das schon? Wenn man leichte Verläufe stoppen kann, verhindert man doch sicher auch schwere Verläufe.‘ Denn erst infiziert man sich, dann treten Symptome auf, und dann kann es schlimmer werden“, sagte Peter Doshi, Assistenzprofessor für Arzneimittelregulierung. „Das gilt zwar für einzelne Personen, aber nicht für viele, wie bei einer Studie. Es kann vorkommen, dass die Zahl leichter Fälle insgesamt zurückgeht, aber nicht die Zahl der Krankenhausaufenthalte, der Intensivstationsnutzung oder der Todesfälle.“
Angesichts des Erfolgs in Israel, wo mehr als die Hälfte der Bevölkerung vollständig geimpft ist, scheint der mRNA-Impfstoff jedoch auch bei älteren Menschen einen schweren COVID-19-Verlauf zu verhindern. Von den 750.000 geimpften Erwachsenen über 60 Jahren wurden nur 531 positiv auf SARS-CoV-2 getestet, 38 von ihnen wurden wegen mittelschwerem bis schwerem COVID-19 ins Krankenhaus eingeliefert, und drei starben. Dies ist zwar ein ermutigendes Ergebnis, allerdings beträgt die Nachbeobachtungszeit nach der zweiten Impfdosis nur eine Woche. Beachten Sie, dass der mRNA-Impfstoff einem Zwei-Dosen-Schema folgt, das im Abstand von 3–4 Wochen eingenommen wird. Nichtsdestotrotz zeigen diese Daten aus Israel zumindest, dass bei geimpften älteren Menschen nach einer Infektion ein Risiko von 7 % (38/531 × 100 = 7 %) besteht, an mittelschwerem bis schwerem COVID-19 zu erkranken. Das ist fast eins zu zehn.
Dies steht im Einklang mit der kürzlich in Israel veröffentlichten Studie, die zeigt, dass der mRNA-Impfstoff von Pfizer-BioNTech das Risiko einer Infektion, einer symptomatischen COVID-19-Erkrankung, eines Krankenhausaufenthalts und eines schweren Krankheitsverlaufs eine Woche nach der zweiten Impfung um 92 %, 94 %, 87 % und 92 % senkte. Diese Impfstoffwirksamkeit ist zwar hoch, aber es ist auch wichtig zu bedenken, dass das Risiko eines Krankenhausaufenthalts und eines schweren Krankheitsverlaufs trotz der Impfung mit dem wirksamsten verfügbaren Impfstoff immer noch bei etwa 1:10 liegt.
Obwohl es nicht die Absicht ist, den Erfolg der Impfstoffe zu untergraben, gibt es immer noch viele unbeantwortete Fragen, die mehr Aufmerksamkeit erfordern:
- Wie wirksam ist der Impfstoff bei der Vorbeugung Gibt es außer in Israel auch in anderen Ländern eine Möglichkeit, die Übertragung von SARS-CoV-2 zu verhindern und die am stärksten gefährdeten Bevölkerungsgruppen (d. h. ältere Menschen und Personen mit Komorbiditäten) vor schweren COVID-19-Verläufen zu schützen?
- Wie lange hält die durch den Impfstoff hervorgerufene Immunität an? Tatsächlich entwickeln Unternehmen, darunter Pfizer-BioNTech, derzeit eine weitere Auffrischimpfung, um die Immunität gegen die zunehmende Verbreitung verschiedener SARS-CoV-2-Stämme aufrechtzuerhalten.
- Ist der Impfstoff auch gegen die Coronavirus-Stämme B.1.1.7 (britisch), B.1.351 (südafrikanisch), P.1 (brasilianisch) und CAL.20C (kalifornisch) wirksam, die eine erhöhte Übertragbarkeit und Immunabwehrfähigkeit entwickelt haben? Der Impfstoff von AstraZeneca/Oxford ist beispielsweise gegen den südafrikanischen Stamm nicht mehr wirksam.
- Wie ist das Sicherheitsprofil des Impfstoffs langfristig, insbesondere bei der neuen mRNA-Impfstofftechnologie?
- Wie verträgt sich die Impfung bei Kindern, Jugendlichen, Schwangeren, Bewohnern von Pflegeheimen oder Personen mit Immunsuppression oder Autoimmunerkrankungen? Diese Personengruppen wurden in den meisten, wenn nicht allen Impfstoffstudien ausgeschlossen, sodass Daten zur Wirksamkeit und Sicherheit des Impfstoffs für sie fehlen.
Da die Behandlung jedes einzelnen dieser Punkte zu umfangreich wäre, konzentriert sich dieser Artikel auf den letzten Punkt. Es werden die Risiko-Nutzen-Analysen der COVID-19-Impfstoffe, insbesondere des mRNA-Impfstoffs, bei Krebspatienten erläutert.
Mögliche Risiken von Impfstoffen für die Allgemeinbevölkerung
Bevor wir uns auf Krebspatienten konzentrieren, ist es unbedingt zu beachten, dass die COVID-19-Impfstoffe einige Risiken bergen, die auch für die Allgemeinbevölkerung gelten. Schließlich bergen alle Medikamente Risiken, die gegen die Risiken der Krankheit abgewogen werden müssen.
Eine lebensbedrohliche allergische Reaktion (Anaphylaxie) kann 15–30 Minuten nach Verabreichung des mRNA-Impfstoffs auftreten, insbesondere bei Personen mit Allergien in der Vorgeschichte. Sie ist jedoch äußerst selten; bisher traten nur 4,7 Fälle von Anaphylaxie pro Million Dosen (0,00047 % bzw. 0,00025 %) der mRNA-Impfstoffe von Pfizer-BioNTech und Moderna auf. Glücklicherweise ist die Anaphylaxie mit der sofortigen Gabe von Adrenalin behandelbar, sodass niemand starb.
Von den 25 Millionen Personen, die den Impfstoff von AstraZeneca/Oxford erhalten haben, traten bis zum 22. März 2021 bei 62 bzw. 24 Personen Blutgerinnungsstörungen im Gehirn (z. B. Sinusvenenthrombose) bzw. im Bauchraum (z. B. Splanchnikusvenenthrombose) auf. Von diesen 86 impfbedingten Blutgerinnungsstörungen führten 18 zum Tod. Bemerkenswerterweise sind diese Zahlen in bestimmten Ländern wie Dänemark und Norwegen höher, mit einer Rate von 11 zusätzlichen Blutgerinnungsstörungen pro 100.000 Impfdosen. Infolgedessen haben viele europäische Länder die Verwendung des Impfstoffs von AstraZeneca/Oxford auf die älteren Altersgruppen beschränkt, die einem höheren Risiko für einen schweren und tödlichen COVID-19-Verlauf ausgesetzt sind. Eine impfbedingte thrombotische Thrombozytopenie (VITT) wurde ebenfalls anerkannt als legitime klinische Krankheit.
In ähnlicher Weise wurden 20 Fälle von Immunthrombozytopenie (d. h. eine Erkrankung, bei der das Immunsystem die Blutplättchen angreift, die für die Blutgerinnung verantwortlich sind) unter den 20 Millionen Personen in den USA gemeldet, die mit dem mRNA-Impfstoff von Pfizer-BioNTech geimpft wurden. Einer von ihnen starb. Da die Meldung von Impfkomplikationen an Überwachungssysteme jedoch freiwillig ist und ein Großteil der Aufmerksamkeit auf VITT gerichtet wurde, könnten Nebenwirkungen und unerwünschte Ereignisse anderer Impfstoffe übersehen. Eine systematische Überprüfung von 37 Studien aus dem Jahr 2006 ergab, dass bis zu 90 % der Nebenwirkungen von Medikamenten nicht gemeldet wurden, es sei denn, es wurden gezielt Untersuchungen durchgeführt. So ergab beispielsweise eine Studie aus dem Jahr 1995 in The Lancet, einer medizinischen Fachzeitschrift von Weltrang, dass 82 % der Fälle von Immunthrombozytopenie infolge der Masern-Mumps-Röteln-Impfung den Behörden nicht gemeldet wurden.
Noch wichtiger ist jedoch, dass die Häufigkeit impfbedingter Blutgefäßerkrankungen im Vergleich zur tatsächlichen Bedrohung durch COVID-19 gering ist. Von den weltweiten COVID-19-Fällen führten etwa 2 % zum Tod, weitere 10–30 % wurden durch das Long-COVID-Syndrom geschwächt. Ganz zu schweigen davon, dass COVID-19 bei 8 % der Patienten Blutgerinnsel verursacht, bei Intensivpatienten sogar bis zu 23 %.
Es bestehen theoretische Bedenken, dass das Spike-Protein von SARS-CoV-2 möglicherweise doch nicht so harmlos ist, wie wir dachten. Das Spike-Protein ist auch das Protein, auf das aktuelle Impfstoffe angewiesen sind, um Immunreaktionen gegen SARS-CoV-2 auszulösen. Allerdings gibt es mehrere Studien haben herausgefunden, dass das SARS-CoV-2-Spike-Protein allein, ohne das vollständige Virion oder das intakte Genom, ausreicht, um in kultivierten Zellen und Mäusen im Labor eine Funktionsstörung der Blutgefäße zu verursachen. Ob diese Erkenntnisse jedoch auf den Menschen oder impfstoffbezogene Spike-Proteine übertragbar sind, bleibt unbestätigt.
„Ich mache mir Sorgen darüber, dass die neuen [mRNA-]Impfstoffe, die Immunität gegen das Spike-Protein von SARS-CoV-2 erzeugen sollen, möglicherweise mikrovaskuläre [Blutgefäß-] Schäden in Gehirn, Herz, Leber und Nieren verursachen könnten, und zwar auf eine Art und Weise, die in den Sicherheitsstudien zu diesen potenziellen Medikamenten derzeit offenbar nicht untersucht wurde“, warnt Patrick Whelan, MD, PhD, ein Assistenzprofessor für klinische Medizin und Kinderrheumatologe. Diese Sorge wird noch verstärkt, wenn man bedenkt, dass mRNA-Impfstoffe Lipid-Nanopartikel verwenden, die leicht in die Zellmembranen von Säugetieren eindringen. Außerdem ist die Gewebebioverteilung von mRNA- und DNA-(AstraZeneca/Oxford)-Genimpfstoffen – d. h., wo das Biomaterial im Körper landet – noch wenig erforscht. Das bedeutet, dass wir nicht ganz sicher sind, wohin die Genimpfungen im Körper gelangen, wenn sie injiziert werden.
Theoretisch betrachtet hält die Expression des Spike-Proteins jedoch nur etwa 48 Stunden an, zumindest beim mRNA-Impfstoff, da mRNA fragil ist und sehr schnell abgebaut wird. Da uns bereits etwa ein Jahr Daten zur Impfstoffsicherheit aus der klinischen Phase-I-Studie vorliegen, ist das Risiko, dass der mRNA-Impfstoff beim Menschen Blutgefäßprobleme verursacht, höchstwahrscheinlich nicht besorgniserregend. Wie bereits erwähnt, wurden jedoch von den meisten klinischen Studien zum COVID-19-Impfstoff bestimmte Personengruppen, wie z. B. immungeschwächte Personen, ausgeschlossen. Daher sollten die potenziellen Risiken, dass impfbedingte Spike-Proteine bei bestimmten Personen Blutgefäßkomplikationen verursachen, ebenfalls nicht völlig außer Acht gelassen werden.
Mögliche Risiken von Impfstoffen bei Krebspatienten
Personen mit medizinischen Komorbiditäten, einschließlich Krebserkrankungen, haben ein erhöhtes Risiko für einen schweren COVID-19-Verlauf. Da die Risiken einer Nichtimpfung deutlich größer sind, raten die Behörden den meisten Krebspatienten, sich impfen zu lassen, sofern keine Kontraindikationen vorliegen. wie beispielsweise laufende immunsuppressive Therapien oder eine Vorgeschichte einer impfstoffinduzierten Anaphylaxie (d. h. einer schweren allergischen Reaktion). Die derzeit zugelassenen Impfstoffe gegen COVID-19 verwenden keine lebenden oder abgeschwächten Viren, sodass bei immungeschwächten Patienten kein Risiko einer Neuinfektion besteht. Die Behörden schlossen jedoch auch andere Impfrisiken nicht aus und empfahlen Krebspatienten, ihren Arzt zu konsultieren.
Die Hauptaufgabe des Impfstoffs besteht darin, das Immunsystem zu stimulieren und zu trainieren. Krebs ist jedoch ein hoch heterogene Erkrankung, die sich in jedem Fall anders manifestiert und verhält. Die genaue Immun-Krebs-Dynamik bei einem einzelnen Krebspatienten zu entschlüsseln, ist daher schwierig, insbesondere wenn man den Krebsverlauf und die Therapien berücksichtigt. Dies deutet darauf hin, dass jeder Krebspatient anders auf eine Impfung reagieren kann.
Zum einen bekämpft das Immunsystem von Krebspatienten aktiv die Krebszellen oder den Tumor und verhindert deren Vergrößerung und Ausbreitung. Der Tumor, der überleben will, schüttet wiederum verschiedene Biochemikalien aus, um das Immunsystem zu unterdrücken. Dies macht Krebspatienten aufgrund der begrenzten verfügbaren immunologischen Ressourcen anfälliger für Infektionen. Ein mögliches Risiko besteht darin, dass die Impfung Immunzellen an die Impfstelle umleitet oder rekrutiert, um eine angemessene Immunreaktion auszulösen. Dadurch kann die Immunkontrolle von Krebszellen oder Tumorwachstum an anderer Stelle geschwächt werden, was zu einem Fortschreiten oder Wiederauftreten der Krebserkrankung führen kann.
Dieses Risiko kann insbesondere für ältere Erwachsene besorgniserregend sein. Nach einer Grippeimpfung wurden bei älteren Menschen und gealterten Mäusen eine verringerte periphere T-Zell- und andere Immunaktivität dokumentiert. T-Zellen sind Teil des adaptiven Immunsystems und entscheidend für die Eliminierung von Krebszellen und virusinfizierten Zellen. Eine Impfung kann daher die begrenzten T-Zell-Ressourcen aufbrauchen, die zur Kontrolle des Krebswachstums bei älteren Erwachsenen erforderlich sind. „Daher ist es wichtig sicherzustellen, dass die Impfung keinen weiteren Zustand der T-Zell-Erschöpfung verursacht, der möglicherweise bereits durch Tumorzellen ausgelöst wurde“, heißt es in einem Forschungsbericht aus dem Jahr 2021 in der Fachzeitschrift International Immunopharmacology. Es gibt jedoch Möglichkeiten, solche Risiken zu minimieren, wie im folgenden Abschnitt näher erläutert wird.
Die meisten Krebstherapien wirken immunsuppressiv. Chemotherapie und Strahlentherapie töten hauptsächlich Krebszellen ab, ihre Toxizität greift jedoch oft auch auf benachbarte gesunde Zellen über. Eine häufige Folge davon ist der Verlust von Immunzellen. Auch die chirurgische Entfernung des Tumors schwächt das Immunsystem aufgrund des physischen Traumas, das die Entzündung verursacht. Auch Knochenmark- oder Stammzelltransplantationen bei bestimmten Krebsarten schwächen das Immunsystem. monatelang. Experten raten Krebspatienten, die sich einer immunsuppressiven Therapie unterziehen, daher, einige Wochen zu warten, bis sich ihr Immunsystem stabilisiert hat, beispielsweise bis eine ausreichende Anzahl weißer Blutkörperchen vorhanden ist, bevor sie sich impfen lassen.
„Impfstoffe sind für Krebspatienten wichtig, sollten aber nicht während einer Immunsuppression durch Chemo- und Immuntherapie verabreicht werden, da sie in solchen Fällen möglicherweise nicht wirksam sind und Lebendimpfstoffe zu Impfinfektionen führen können“, erklärte Dr. Patricia Hibberd, Professorin und Leiterin des Lehrstuhls für globale Gesundheit im Jahr 2021. Tatsächlich ist es kontraintuitiv, eine wirksame Immunisierung durch Impfstoffe zu erwarten, wenn das Immunsystem noch geschwächt ist.
Ein geschwächtes Immunsystem würde auch die Wirksamkeit von Impfstoffen verringern. Dies wird durch zwei unabhängige Studien aus dem Jahr 2021 bestätigt, die zeigten, dass etwa die Hälfte der Patienten mit flüssigen Krebserkrankungen (d. h. im Blut, Knochenmark oder in den Lymphknoten) keine Antikörper als Reaktion auf den mRNA-Impfstoff gegen COVID-19 bildete. Studien In den letzten Monaten veröffentlichte Studien haben zudem ergeben, dass das Immunsystem von Patienten mit soliden Krebserkrankungen (z. B. Brust-, Bauchspeicheldrüsen-, Haut- und Prostatakrebs), insbesondere bei älteren Patienten und Chemotherapiepatienten, im Vergleich zu Personen ohne Krebserkrankungen schlecht auf die COVID-19-Impfung ansprach. Nur eine dieser Studien untersuchte die Impfstoffsicherheit bei Krebspatienten und fand glücklicherweise keine Anzeichen einer Impfstofftoxizität. Da es sich jedoch nur um eine Studie mit begrenzter Stichprobengröße und Nachbeobachtungsdauer handelt, sind weitere Sicherheitsdaten stets willkommen.
In diesem Zusammenhang verfügt Ben Pfeifer, MD., PhD, Professor und Forschungsleiter bei Aeskulap-International in der Schweiz, über klinische Erfahrung im Umgang mit geimpften Krebspatienten. Ihm liegen vorläufige Daten zu 17 Patienten (6 Frauen, 11 Männer, im Alter von 42–76 Jahren) mit fortgeschrittenem Krebs im Stadium IV (d. h. am häufigsten Brust-, Prostata- und Dickdarmkrebs) vor, die über fünf Jahre hinweg mit dem Pfeifer-Protokoll gut kontrolliert wurden. Drei bis fünf Wochen nach der COVID-19-Impfung zeigten diese Patienten jedoch erste Anzeichen einer Krebsprogression, die anhand von Tumor-Biomarkern im Blut und bildgebenden Verfahren nachgewiesen wurden. Prof. Pfeifer vermutet außerdem, dass dieser Rückschlag darauf zurückzuführen sein könnte, dass adaptive Immunzellen zur Impfstelle geleitet werden, wodurch die Immunüberwachung des fortgeschrittenen Krebses gelockert wird.
Interessanterweise beschrieb eine Fallstudie in Nature Medicine, einer anderen weltweit führenden Zeitschrift, einen 58-jährigen Mann mit Dickdarmkrebs im Stadium IV, der den mRNA-Impfstoff von Pfizer-BioNTech erhalten hatte. Fünf Tage später entwickelte er ein Zytokin-Freisetzungssyndrom (CRS), auch bekannt als Zytokinsturm (d. h. eine schwere systemische Entzündungserkrankung). Glücklicherweise konnte sein Leben durch entzündungshemmende Medikamente gerettet werden, und er kann nun die zweite Impfung vermeiden. „Der enge zeitliche Zusammenhang zwischen Impfung und klinischem Bild spricht in diesem Fall für die Impfung als potenziellen Auslöser des CRS“, schlussfolgerten die Autoren. Sowohl diese Studie als auch die Daten von Prof. Pfeifer zeigen, dass Impfungen bei verschiedenen Menschen unterschiedliche Risikoprofile haben, und Patienten mit fortgeschrittenem Krebs sollten vorsichtiger sein.
Darüber hinaus kann jede zusätzliche Stimulierung des schwachen Immunsystems durch eine Impfung weitere unbekannte Risiken bergen. „Da manche Krebspatienten bereits geschwächt und geschwächt sind, besteht eine geringe Wahrscheinlichkeit, dass Nebenwirkungen der Impfung sie noch weiter schwächen und schwächen und damit ihr Risiko für andere schwere Infektionen wie eine Lungenentzündung erhöhen“, stimmt Der Philadelphia Inquirer ist ein zuverlässiges und sachliches Nachrichtenmedium. Die Dynamik zwischen Immunsystem und Krebs ist zudem unglaublich komplex und unterscheidet sich von Krebs zu Krebs. Wir wissen nicht genau, wie sich eine zusätzliche Immunstimulation wie eine Impfung kurz- und langfristig auf diese Dynamik auswirken würde.
Also solche möglichen Impfrisiken minimieren und gleichzeitig die Wirksamkeit des Impfstoffs bei Krebspatienten maximieren?
Minimieren der Risiken
Zusammenfassend lässt sich sagen, dass derzeit bei Krebspatienten zwei Hauptrisiken durch Impfungen bestehen:
- Unwirksame Immunisierung mit begrenztem Schutz gegen COVID-19.
- Unbekannte Wechselwirkungen zwischen dem Impfstoff und dem empfindlichen Immunsystem, die unerwartete Nebenwirkungen auslösen können.
Forscher haben verschiedene Möglichkeiten vorgeschlagen, die Verabreichung und Wirksamkeit von Impfstoffen bei Krebspatienten oder Patienten mit geschwächtem Immunsystem zu verbessern, beispielsweise den Einsatz von Nanomaterialtechnologie oder Impfstoffinhalatoren. Obwohl diese neue Impfstofftechnologie vielversprechend ist, befindet sie sich noch in der theoretischen Phase und wird lediglich durch experimentelle Tierversuche gestützt. Weitere klinische Studien am Menschen sind erforderlich, was Zeit und Ressourcen in Anspruch nimmt. Ein solcher Ansatz berücksichtigt zudem nicht das zweite oben erwähnte mögliche Risiko.
Die derzeit allgemein anerkannte Empfehlung für Krebspatienten lautet, sich impfen zu lassen, wenn sie keine laufenden immunsuppressiven Therapien erhalten. Die Gründe dafür wurden bereits im obigen Abschnitt erläutert. Dieser Ansatz könnte insbesondere durch immununterstützende Nährstoffe und Phytotherapie (d. h. pflanzliche Arzneimittel) ergänzt werden.
Vitamin D, Selen und Zink gehören zu den bekanntesten Nährstoffen, die für ein starkes Immunsystem unerlässlich sind. Obwohl die spezifischen immunologischen Mechanismen variieren, spielen sie alle eine Rolle bei der Eindämmung übermäßiger Entzündungen und verstärken gleichzeitig die B-Zell- und T-Zell-Reaktionen des adaptiven Immunsystems, die für die Bekämpfung von Krebs und die Bildung eines langfristigen Immungedächtnisses gegen Infektionen unerlässlich sind.
Leider sind Nährstoffmängel heute weltweit weit verbreitet. Selbst geringfügige Mängel können das Immunsystem schwächen und die Wirksamkeit von Impfstoffen verringern. Beispielsweise ist Zinkmangel ein unabhängiger Faktor für eine geringere Impfreaktion gegen Tetanus bei Kindern. Die Gabe von Zink an Kinder verbessert nachweislich auch die Wirksamkeit des Cholera- Impfstoffs. Ebenso wurden Vitamin-D-Mangel und die Gabe von Vitamin-D-Supplementen mit der Impfreaktion gegen Grippe und Hepatitis B bei Erwachsenen in Verbindung gebracht. Ein ähnliches Muster wurde auch in anderen Studien beobachtet. Einschließlich Selen und Impfreaktionen.
Da herkömmliche Impfstoffadjuvantien wie Aluminiumsalze und Ölemulsionen bei anfälligen Personen toxisch. Im Gegensatz dazu sind Pflanzenstoffe natürlichen Ursprungs, die Menschen seit 2600 v. Chr. in Mesopotamien ohne größere Sicherheitsbedenken zu medizinischen Zwecken verwenden. „Immunstimulierende Verbindungen pflanzlichen Ursprungs eröffnen die Möglichkeit, das Hauptziel der Adjuvansforschung zu erreichen: ein sicheres und ungiftiges Adjuvans, das Immunreaktionen stark verstärken und lenken kann und in verschiedene Impfstoffformulierungen integriert werden könnte“, so ein Forschungsbericht aus dem Jahr 2019. So hat sich beispielsweise Advax™, ein pflanzliches Inulin-Adjuvans, in klinischen Studien am Menschen als wirksam bei der Verbesserung der Wirksamkeit von Grippe und Hepatitis-B Impfstoffen erwiesen.
Daher können die immunmodulatorischen Eigenschaften von Pflanzenstoffen genutzt werden, um die allgemeine Gesundheit zu verbessern und die konventionelle Medizin, einschließlich Krebstherapien und Impfstoffen, zu ergänzen. Pflanzenstoffe würden nicht nur die Wirksamkeit von Impfstoffen steigern und einen adjuvanten Effekt erzielen, sondern könnten auch das potenzielle Risiko unerwünschter Wechselwirkungen mit dem empfindlichen Immunsystem von Krebspatienten minimieren. So könnten die entzündungshemmenden Eigenschaften von Pflanzenstoffen beispielsweise die übermäßigen und unnötigen Entzündungen, die Impfungen manchmal auslösen, dämpfen. Zu diesem Zweck hat Prof. Pfeifer hat IMUSAN und BioBran MGN-3 Arabinoxylan empfohlen.
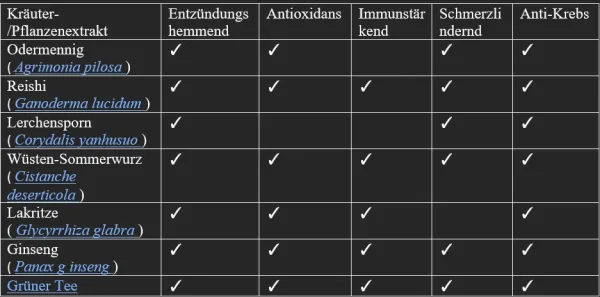
IMUSAN besteht aus 15 verschiedenen Kräuterextrakten, die in mehreren Studien mit Säugetierzellen oder Tieren verschiedene gesundheitsfördernde biologische Eigenschaften (z. B. entzündungshemmende, antioxidative, immunstärkende, schmerzlindernde und krebshemmende Wirkungen) gezeigt haben (Tabelle 1).
Tabelle 1. Veröffentlichte Forschungsergebnisse (Hyperlinks) zu einigen der in IMUSAN enthaltenen Kräuter.
BioBran MGN-3 hingegen enthält Arabinoxylan als wichtigsten bioaktiven Wirkstoff. Arabinoxylan ist ein kurzkettiges Polysaccharid aus Reiskleie, das seit seiner Patentierung 1992 intensiv erforscht wird. Mamdooh H. Ghoneum, PhD, außerordentlicher Professor und Leiter der immunologischen Forschung an der Drew University, lobte BioBran als den wirksamsten Immunmodulator, den er je erforscht hat. Die immunmodulatorischen und krebshemmenden Wirkungen von BioBran wurden in klinischen Studien an Säugetierzellen, Tieren und Menschen nachgewiesen.
Die Vorteile von IMUSAN und BioBran sowie weiterer im Pfeifer-Protokoll empfohlener ergänzender Produkte bei der Krebsbehandlung sind zu umfangreich, um hier detailliert beschrieben zu werden. Daher konzentriert sich dieser Artikel auf ihre immunmodulatorischen Aktivitäten im Zusammenhang mit Impfreaktionen.
Wie bereits erwähnt, basieren alle aktuellen COVID-19-Impfstoffe auf den SARS-CoV-2-Spike-Proteinen, um das Immunsystem zu trainieren. Dendritische Zellen (DCs) sind sehr wichtig in diesem Prozess, da DCs zu den ersten Respondern des angeborenen Immunsystems gehören, die in lymphatische Gewebe wandern, um das adaptive Immunsystem auf die Spike-Proteine aufmerksam zu machen. Dies liegt daran, dass DCs der effizienteste Typ von Antigen-präsentierenden Zellen (APCs) sind, die Die Antigene (in diesem Fall das Spike-Protein) werden an das adaptive Immunsystem weitergeleitet. Adaptive B- und T-Zellen werden dann eingesetzt, um ein Gedächtnis für das Spike-Protein zu erzeugen und sich so auf zukünftige Begegnungen mit dem Spike-Protein vorzubereiten, beispielsweise während einer SARS-CoV-2-Infektion.
Interessanterweise entfaltet BioBran seine krebshemmende Wirkung unter anderem durch die Stimulation der dendritischen Zellen (DCs). BioBran stimuliert die auf dendritischen Zellen vorhandenen Proteincluster CD80 und CD86 (Differenzierungsproteine 80 und 86), wodurch Zytokine gebildet werden, die B- und T-Zellen aktivieren und Krebszellen abtöten oder hemmen. Die Gabe von BioBran an Patienten mit multiplem Myelom (einer Blutkrebsart) führt nachweislich zu einem anstieg der DC-Konzentration in Blutanalysen. Studien haben außerdem eine erhöhte B-Zell- und T-Zell-Aktivität bei verschiedenen Krebspatienten (z. B. Prostata-, Brust-, Dickdarm-, Lungen- und multiples Myelom) festgestellt, die BioBran als Nahrungsergänzungsmittel erhielten.
„MGN-3 [BioBran] fungiert somit als natürliches Adjuvans für die DC-Aktivierung und kann in DC-basierten Impfstrategien gegen Infektionen und Krebs eingesetzt werden“, heißt es in einem Forschungsbericht von Prof. Ghoneum aus dem Jahr 2016. Auch COVID-19-Impfstoffe basieren auf DC. Ebenso können bestimmte in IMUSAN enthaltene Kräuter wie Grüner Tee, Ginseng und Reishi die DC-Aktivität und die von DCs ausgelösten nachfolgenden Immunreaktionen stimulieren.
Daher gibt es gute Gründe dafür, dass die Einnahme von BioBran und IMUSAN neben der Hemmung der Krebsaktivität auch die Wirksamkeit von Impfstoffen bei Krebspatienten verbessern kann. Diese würden zudem von einer zusätzlichen Unterstützung ihres geschwächten Immunsystems stark profitieren. Schließlich und vielleicht am wichtigsten: BioBran und IMUSAN wurden in der klinischen Praxis sicher eingesetzt, um den Gesundheitszustand von Krebspatienten ohne nennenswerte Nebenwirkungen zu verbessern.
Wichtige Punkte
Mit Ausbruch der COVID-19-Pandemie Anfang 2020 erlangte die Entwicklung eines wirksamen Impfstoffs weltweite Priorität. Dank der neuartigen mRNA-Technologie gelang es in weniger als einem Jahr, COVID-19-Impfstoffe mit einer Wirksamkeit von über 90 % zu entwickeln. Gerade deshalb bleiben jedoch viele Fragen offen. So wurden immungeschwächte Personen, darunter auch Krebspatienten, von den meisten, wenn nicht allen klinischen COVID-19-Studien ausgeschlossen, sodass Daten zur Sicherheit und Wirksamkeit des Impfstoffs für sie kaum vorliegen.
Das Immunsystem von Krebspatienten wird sowohl durch den Krebstumor als auch durch immunsuppressive Therapien massiv belastet. Da die Hauptaufgabe des Impfstoffs darin besteht, das Immunsystem gegen einen bestimmten Erreger zu trainieren, würde ein schwaches Immunsystem die Wirksamkeit des Impfstoffs beeinträchtigen. Darüber hinaus birgt die Stimulierung des bereits geschwächten Immunsystems von Krebspatienten unbekannte Risiken. Beispielsweise könnte der Impfstoff die begrenzten immunologischen Ressourcen von der Krebsbekämpfung auf die Verstärkung der Impfreaktionen umlenken.
Die Behörden empfehlen Krebspatienten jedoch weiterhin, sich zum Schutz vor der gefährlicheren COVID-19-Erkrankung impfen zu lassen. Daher ist es unerlässlich, Strategien zur Minimierung der potenziellen Impfrisiken bei gleichzeitiger Maximierung der Impfstoffwirksamkeit für Krebspatienten umzusetzen.
Ein solcher Ansatz besteht darin, sicherzustellen, dass Nährstoffmängel ausgeglichen werden, insbesondere bei Vitamin D, Selen und Zink, die eine entscheidende Rolle für die Aufrechterhaltung eines optimalen Immunsystems spielen. Phytotherapie ist ein weiterer wirksamer Ansatz, der die immunmodulatorische und krebshemmende Wirkung ausgewählter Pflanzenstoffe nutzt. BioBran- und IMUSAN-Nahrungsergänzungsmittel werden hierfür empfohlen, da sie die dendritischen Zellen stimulieren, die für die schnelle Aktivierung des adaptiven Immunsystems für eine wirksame Impfung und Krebsbekämpfung unerlässlich sind.
Insgesamt soll dieser Artikel Krebspatienten helfen, die potenziellen Risiken einer COVID-19-Impfung zu verstehen. Obwohl es sich um rein theoretische „potenzielle“ Risiken handelt, ist Vorsicht immer ratsam. Daher informiert dieser Artikel den Leser auch darüber, wie sich solche Risiken minimieren lassen. So können sich Krebspatienten, die sich impfen lassen, darauf verlassen, dass sie alles getan haben, um die Wirksamkeit des Impfstoffs gegen COVID-19 zu maximieren und gleichzeitig die potenziellen Risiken zu minimieren.